제1형 당뇨병의 약리학적 치료는 일반적으로 피하, 또는 근육내 또는 정맥내로 인슐린을 평생 투여하는 것을 포함합니다. 어떤 경우에도 미리 보정된 펌프에 의한 비경구 투여입니다. 펩타이드이기 때문에 경구 투여의 경우 인슐린이 위에서 분해됩니다.
과거에 이 호르몬은 소나 돼지의 췌장에서 분리되었습니다. 이 관행으로 인해 환자의 면역 반응이 시작되었습니다. 오늘날 중성 pH의 인슐린이 사용되며, 유전적 재조합 기술을 사용하여 인간 DNA에서 얻습니다. 복용량은 "단위"로 표시되며, 이는 혈당을 가져오는 데 필요한 호르몬의 양입니다. 토끼에서 45 mg / dl로 금식.
인슐린은 작용시간에 따라 식후 혈당상승을 방지하기 위해 식전에 투여하는 속효성(2~4시간), 중간작용(12~24시간), 장기(장시간)로 나뉜다. 조치(최대 36시간); 후자는 하루 동안 인슐린 값의 균형을 유지하고 24시간 내내 기초 섭취를 보장하는 데 이상적입니다.

중간 인슐린의 약리학적 예는 NPH(Neutral Protamine Hagoton Insulin) 및 "느린" 인슐린입니다.
느린 인슐린의 예는 다음과 같습니다. "초저속" 인슐린, 프로타민 아연, 안정성에 유리하고 작용 지속 시간을 증가시키는 프로타민과 관련된 인슐린; Glargina와 Detemir는 "매우 느린" 인슐린보다 더 일정한 혈중 인슐린 수치를 보장합니다.
어떤 경우든, 단편 및 혼합 약물 요법이 일반적으로 짧고 느린 인슐린과 함께 시행됩니다.
제2형 당뇨병의 약리학적 치료와 관련하여 우리는 식이에서 포도당 공급원을 완전히 제거하고 경구 혈당강하제 투여가 충분하지 않은 경우에만 인슐린을 투여해야 한다고 말할 것입니다.
그러나 임신당뇨병의 경우 분자가 매우 커서 통과하지 못하는 인슐린과 달리 태반장벽을 통과할 수 있는 경구혈당강하제 사용보다는 인슐린 치료가 권장된다.
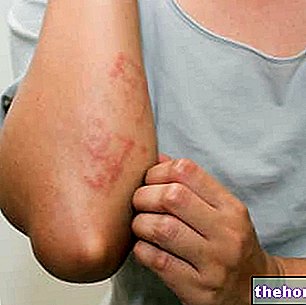
당뇨병 치료 후 가장 쉽게 접할 수 있는 부작용은 다음과 같습니다. 자율신경계에 영향을 미치는 관련 반응과 함께 저혈당 위기, 추운 온도에서 발한, 차갑고 창백한 피부, 배고픔, 떨림 및 심계항진; 신경 글루코스 감소증 또는 신경계의 포도당 부족으로 인해 집중 곤란, 졸음, 피로 및 심지어 의식 상실; 단순한 두드러기에서 아나필락시스 발현에 이르기까지 다양한 위험도의 알레르기 반응.
"당뇨병 치료의 인슐린"에 대한 다른 기사
- 당뇨병, 당뇨병의 유형, 당뇨병의 원인 및 결과
- 경구 혈당강하제 또는 경구 당뇨병 치료제