자궁 내막염의 정의
자궁내막염은 자궁의 내부를 덮고 있는 점막인 자궁내막의 감염성 염증 과정으로 감염이 자궁근층까지 퍼질 때를 자궁내막염이라고 합니다.
이해를 위해 한 발 물러서...
- 자궁내막은 자궁강의 내부를 감싸고 있는 점막
- Perimetry는 자궁강의 장액 튜닉으로 자궁벽의 가장 바깥 부분을 형성하는 복막 시트입니다.
- 반면에, myometrium은 perimetry와 endometrium 사이의 자궁벽의 근육층입니다.

자궁내막염은 비정상적이고 예상치 못한 자궁출혈의 가장 흔한 원인 중 하나로, 이러한 비정상적인 자궁 소실과 함께 하복부 통증, 발열, 반점과 같은 일련의 증상을 유발합니다.
자궁내막염은 원인이 되는 병원체를 제거하거나 죽이기 위한 항생제 요법으로 즉시 치료해야 합니다.
분류
자궁내막염에는 두 가지 다른 형태가 있습니다.
- 급성 자궁내막염: 주로 분만 직후의 여성에게 발병합니다. 이 질환의 급성 형태는 자궁내막선에 미세 농양 또는 호중구 백혈구 덩어리의 존재를 특징으로 합니다. 여성의 1-3%만이 추정됩니다. 자연분만으로 아이를 낳은 경우 "자궁내막 감염"이 발생하는 반면, 강제로 제왕절개를 받아야 하는 여성은 더 위험합니다("발생률"이 19-40%로 증가). 즉각적인 항생제 치료는 일반적으로 급성 감염을 역전시키기에 충분합니다.
- 만성 자궁내막염: 임신 기간이 아닌 여성에게 더 자주 발생합니다. 만성 자궁내막염은 자궁내막 기질(또는 고유막)에 다양한 수의 형질세포가 존재하는 것이 특징이며, 이 경우에도 항생제 치료가 자궁내막염의 증상을 제거하는 데 최적입니다.
원인 및 위험 요소
원인
대부분의 경우 자궁내막염은 다발성 감염으로 인해 발생합니다. 따라서 염증은 둘 이상의 병원체에 의해 유발됩니다.
가장 관련된 병인은 다음 유형의 박테리아입니다.
- 구균 그램 +: 포도상구균 종, 연쇄상 구균 종. (특히 B군 베타 용혈성 연쇄상구균)
- 병원체 그램 -: 대장균, Klebsiella spp., Proteus spp., Enterobacter spp., Gardnerella vaginalis, Neisseria spp.
- 혐기성 박테리아: 펩토스트렙토코커스 종, 박테로이데스 종.
- 기타: 마이코플라즈마 종, 우레아플라즈마 종, 결핵균
위험 요소
우리는 자궁내막염의 위험에 가장 많이 노출된 여성이 출산 중인 여성임을 관찰했습니다. 이러한 상황 외에도 여성은 다음과 같은 경우 자궁내막 감염에 더 취약합니다.
- 임신성 빈혈
- 클라미디아 또는 임질과 같은 성병(성병)
- 급성 난관염
- 급성 자궁경부염
- 임산부의 고령
- 골반 염증성 질환 또는 자궁염
- 감염과 관련된 목암
- 경추 협착증(경추관이 좁아짐)
- 자궁경 검사 또는 소파술과 같은 조사/수술: 불완전한 수술은 자궁 내벽을 찢어 자궁내막염을 유발할 수 있습니다.
- IUD 피임 장치의 도입. 이전 상태와 유사하게, 이 경우 자궁내막염은 IUD 장치의 불완전한 도입 후 자궁 내막 점막의 병변으로 인해 발생합니다.
- 위험에 처한 개인과의 빈번한 보호되지 않은 성교
증상
자궁 내막염의 임상상은 다음과 같은 증상으로 나타납니다.
- 비정상적인 자궁 출혈
- 일반적인 약점
- 성교통(성교 중 통증)
- 고열 *
- 열
- 심한 복통
- 복부 팽창
- 두통
- 무거운 월경 * (월경과다 또는 월경과다)
- 악취 및 화농성 자궁 분비물 *
- 변비(드물게)
- 빈맥
(*)로 표시된 증상은 급성 자궁내막염의 특징적입니다.
일반적으로 감염이 자궁내막을 넘어 자궁근층까지 침범할 때까지는 통증이 느껴지지 않습니다.이러한 상황에서 자궁의 염증(자궁염)으로 인한 통증은 촉진 시 기침이나 재채기를 할 때 더 두드러집니다.
"치료되지 않은 자궁내막염은 심각한 합병증을 유발할 수 있어 임상 양상을 촉발합니다. 가능한 합병증 중에는 복막염, 부속기염, 골반 농양 및 골반 혈종이 있습니다.
진단
일반적으로 신체 검사, 병력 및 골반 검사의 조합으로 자궁 내막염을 의심하기에 충분합니다. 진단이 불확실한 경우 추가 조사 검사를 진행할 수 있습니다. 이러한 의미에서 가설을 다음과 같이 거부하거나 확인할 수 있습니다.
- 성병 검사(Chlamydia trachomatis, Neisseria gonorrhoeae 등의 자궁경부 세포 배양)
- 자궁내막 생검: 예를 들어 자궁경 검사 또는 소파술을 통해 조직 샘플을 채취할 수 있습니다.
- ESR(혈장 내 적혈구 침강 속도)
- 복강경
- CT 스캔(컴퓨터 보조 단층 촬영)
- 혈액 검사
- 대변 및 소변 검사
- 파파 니콜로 검사
자궁내막염과 충수염, 골반염, 신우신염, 요로감염 등 유사한 증상을 보이는 모든 질병을 감별해야 한다.
케어
다행히도 자궁내막의 감염을 지배하고 근절하는 것은 매우 간단하고 즉각적입니다. 치료는 광범위한 항생제의 투여 또는 - 원인이 되는 병원체가 확인된 경우 - 특정 항생제의 투여로 구성됩니다.
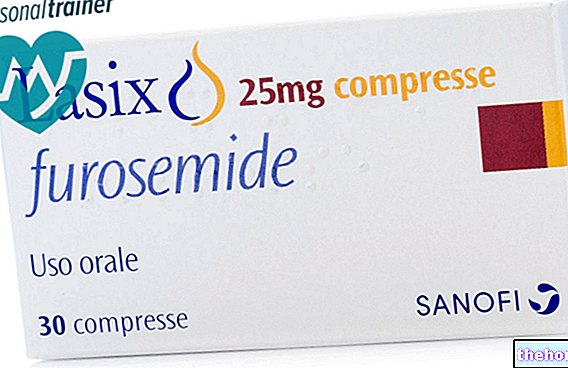
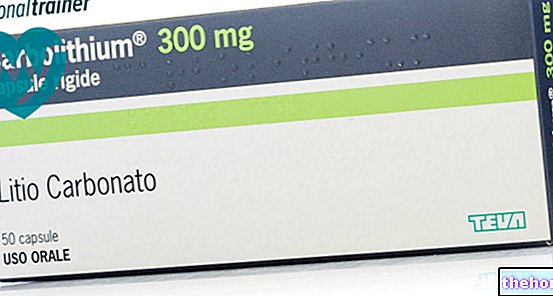
자궁 내막염 치료에 가장 많이 사용되는 항생제는 다음과 같습니다.
- Clindamycin과 gentamicin은 열이 가라앉은 후 최대 24시간까지 정맥 주사합니다.
- 아목시실린 + 젠타마이신 + 메트로니다졸: 이 세 가지 약물의 조합은 단순 자궁내막염 치료에 사용됩니다.
- 독시사이클린(Doxycycline): 클라미디아와 관련된 자궁내막염 치료에 사용되는 약물
90%의 경우에서 자궁내막염에 대한 항생제 치료는 우수한 예후를 보장하며, 대부분의 여성은 치료 시작 후 48-72시간 후에 자궁내막염 증상이 완전히 회복되는 것으로 관찰됩니다.
계속: "자궁내막염" 치료용 약물















.jpg)


.jpg)

